Vroegdiagnostiek van hartfalen is van levensbelang bij mensen met diabetes: cruciale rol voor de huisarts
Abstract
|
Dit artikel beschrijft de onderdiagnostiek van hartfalen in het algemeen en bij mensen met type 2 diabetes in het bijzonder, evenals het belang van tijdige opsporing van patiënten met hartfalen en type 2 diabetes. Middels een nieuwe diagnostische strategie die eenvoudig in de eerste lijn kan worden ingezet en bestaat uit een vragenlijst, een rust-elektrocardiogram en meting van het (N-terminaal-pro)BNP, kan het aantal hartfalen-diagnoses aanzienlijk worden verbeterd en kunnen patiënten adequaat worden behandeld. |
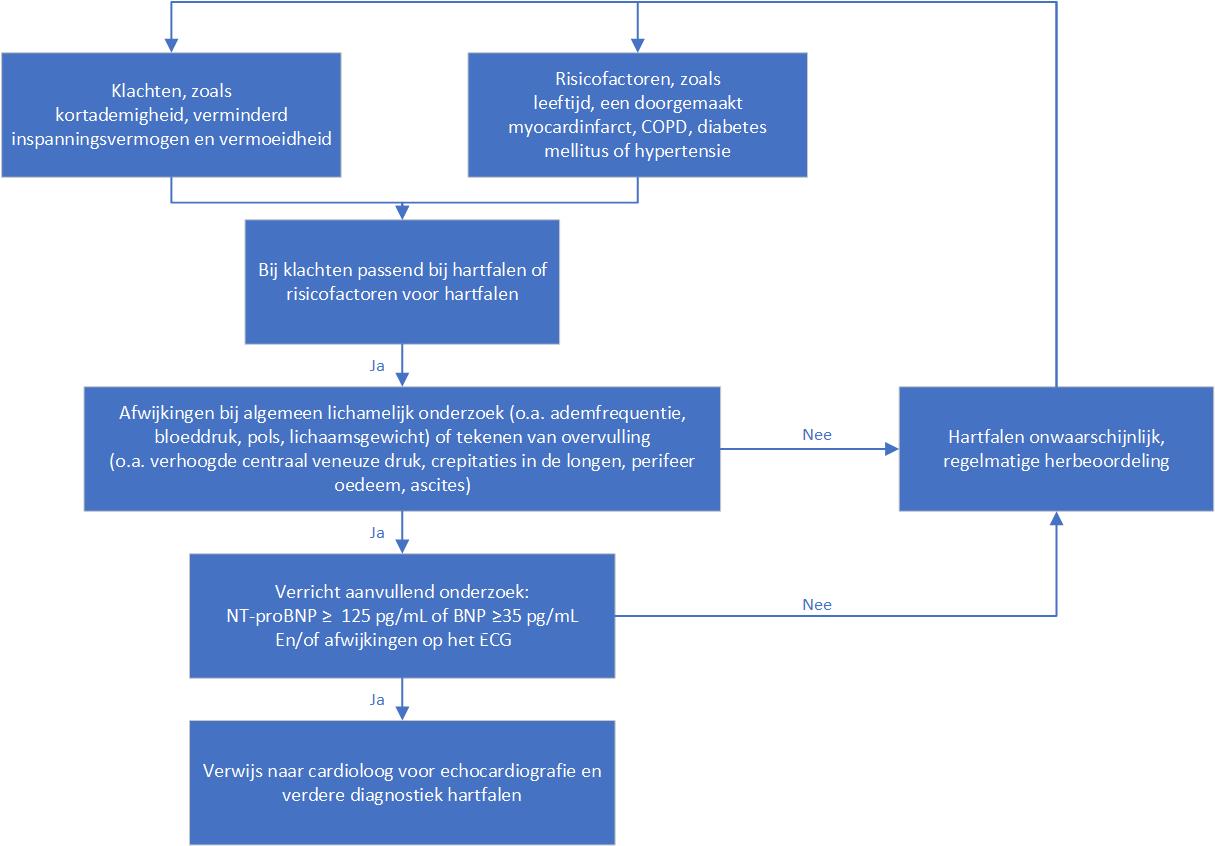
Flowchart van het diagnostisch traject van patiënten met een verhoogd risico op hartfalen.
Inleiding
Hartfalen (HF) wordt gedefinieerd als een klinisch syndroom dat ontstaat door structurele of functionele cardiale afwijkingen waarbij de pompfunctie van het hart is verminderd of alleen ten koste van een verhoogde intracardiale druk kan worden behouden. Klachten passend bij HF zijn onder meer kortademigheid, verminderde inspanningstolerantie en het vasthouden van vocht.1 Ondanks de hoge prevalentie van HF – dat een flinke ziektelast met zich meebrengt – is er relatief veel onderdiagnostiek van HF.2,3 Zeker bij comorbiditeit wordt HF niet altijd tijdig herkend. Zo blijkt er bij ca. 28% van de patiënten met type 2 diabetes (T2D) sprake te zijn van nog niet gediagnosticeerd HF.3 Enerzijds kunnen de klachten van HF aspecifiek zijn, anderzijds krijgt de combinatie HF en T2D (en andere vormen van comorbiditeit) wellicht onvoldoende aandacht. Daarnaast hanteren de afzonderlijke richtlijnen voor de eerste lijn op het gebied van diabetes, cardiovasculair risicomanagement (CVRM) en HF verschillende aanbevelingen bij een vermoeden van HF. Dit alles kan er relatief makkelijk toe leiden dat patiënten niet altijd (juist) verwezen worden. Het eerstelijns behandelteam, staande uit de huisarts, de praktijkondersteuner (POH) en de diabetesverpleegkundige (DVK), speelt een belangrijke rol bij de tijdige diagnose en behandeling van deze populatie.
Incidentie en prevalentie van HF
In Nederland is de diagnose HF gesteld bij ca. 250.000 mensen.2 Door verbetering van de behandeling van HF en vergrijzing van de bevolking zal het aantal patiënten in 2030 gestegen zijn tot 340.000.1,5 De incidentie van HF stijgt sterk naarmate de leeftijd vordert.1,5 HF is verantwoordelijk voor > 30.000 ziekenhuisopnames op jaarbasis met een gemiddelde ligduur van 7 dagen.2 Voor mensen met T2D die tevens HF hebben, is de ziektelast nog hoger.6,7 Zo is T2D geassocieerd met een 33% hogere kans op ziekenhuisopname wegens HF ten opzichte van mensen zonder T2D. Ook is de verblijfsduur in het ziekenhuis bij deze patiënten langer dan bij patiënten zonder T2D.8,9 Het risico op sterfte bij patiënten met zowel T2D als HF ligt 3 keer hoger dan bij patiënten zonder HF.10-12
Belang van vroegdiagnostiek
Patiënten komen met klachten als eerste bij de huisarts, waardoor de eerste lijn een sleutelrol speelt bij het herkennen van HF. Dat de klachten ten gevolge van HF aspecifiek zijn en de controles van deze patiënten met name gericht zijn op de optimalisatie van de behandeling van T2D, kan een verklaring zijn voor de onderdiagnostiek van HF in deze patiënten.
Het eerstelijns behandelteam zou een belangrijke signaalfunctie kunnen vervullen door alert te zijn op klachten die mogelijk passen bij HF zoals kortademigheid, verminderd inspanningsvermogen en moeheid. Tevens kunnen andere risicofactoren voor HF, zoals leeftijd, een doorgemaakt myocardinfarct, chronische obstructieve longziekte (COPD), en hypertensie worden meegewogen bij het bepalen van de waarschijnlijkheid op HF. Natuurlijk dienen alternatieve verklaringen voor de klachten, zoals ischemische hartziekte, hypertensie, obesitas, ernstige infecties en schildklierfunctiestoornissen, te worden overwogen.
Bij lichamelijk onderzoek kan naast controle van de ademfrequentie, de bloeddruk, pols (frequentie en ritme) en lichaamsgewicht eventueel gekeken worden naar tekenen van overvulling, zoals een verhoogde centraal veneuze druk, crepitaties in de longen, perifeer oedeem en ascites. Als er een vermoeden op HF bestaat, dan bestaat het aanvullend onderzoek uit een bepaling van het B-type natriuretisch peptide (BNP) of N-terminaal (NT)-proBNP en een elektrocardiogram (ECG). Zowel het (NT-pro)BNP als ECG hebben een hoge negatief voorspellende waarde voor HF. Indien het BNP < 35 pg/ml of het NT-proBNP < 125 pg/ml in combinatie met een normaal ECG, dan is HF zeer onwaarschijnlijk. Is er sprake van BNP ≥ 35 pg/ml of NT-proBNP ≥ 125 pg/ml en/of een afwijkend ECG, dan is verwijzing naar een cardioloog voor verrichten van echocardiografie aangewezen. Een belangrijk aandachtspunt bij het gebruik van (NT-pro)BNP is dat een verhoogde waarde ook andere oorzaken kan hebben dan HF, zoals bijvoorbeeld chronische nierschade, atriumfibrilleren of andere ritmestoornissen, infectie, linkerventrikelhypertrofie, hoge leeftijd en levercirrose.1 Hoewel de huisarts met behulp van (NT-pro)BNP en ECG zelf de diagnose HF kan stellen bij (vooral oudere) patiënten, wordt de diagnose ook veelvuldig door de cardioloog gesteld. Deze verricht onderzoek naar de onderliggende oorzaak (zoals hypertensie, ischemische hartziekte, ritme- en geleidingsstoornissen en klepafwijkingen) én de behandeling start. Er kan onderscheid worden gemaakt tussen 3 vormen van HF, waarbij de uiteindelijke diagnose op basis van specifieke criteria door de cardioloog wordt gesteld (tabel 1).13
Tabel 1. Definitie van hartfalen subtypen13
|
|
HFrEF |
HFmrEF |
HFpEF |
|
Criteria* |
● LVEF ≤ 40% |
● LVEF 41-49% |
● LVEF ≥ 50% ● Aanvullend: objectief bewijs voor structurele en/of functionele cardiale abnormaliteiten (incl. verhoogd (NT-pro)BNP |
*Symptomen en tekenen kunnen tijdens de vroege fase van HF en bij optimaal behandelde patiënten afwezig zijn
HFmrEF = hartfalen met licht gereduceerde ejectiefractie; HFpEF = hartfalen met behouden ejectiefractie; HFrEF = hartfalen met gereduceerde ejectiefractie; LVEF = linker ventrikel ejectiefractie; NT-proBNP = N-terminaal pro brein natriuretisch peptide;
Vroege ontdekking van HF is om verschillende redenen van belang. Ten eerste maakt het een tijdige en effectieve, geoptimaliseerde behandeling van HF mogelijk, waarmee de kans op progressie van de aandoening en complicaties wordt verlaagd.13,14 Ten tweede biedt vroege diagnose van HF ruimte voor leefstijlaanpassingen op het gebied van roken, alcoholgebruik, overgewicht, beweging en voeding, waarmee gunstige effecten op de gezondheid in algemene zin en op HF in het bijzonder, kunnen worden bereikt.13-18 De eerste lijn is bij uitstek geschikt voor deze strategieën: met behulp van het eerstelijns behandelteam kunnen hier samen met de patiënt stappen in de juiste richting worden gezet. Op grond van anamnese, lichamelijk onderzoek en comorbiditeit dienen de patiënten met T2D en een hoog risico op dus gescreend te worden met NT-proBNP en ECG; uitstel van het starten met de passende cardioprotectieve maatregelen verhoogt bij patiënten met subklinisch HF significant de kans op het ontwikkelen van klinisch manifest HF.17,18
Hoe kan op een efficiënte manier gescreend worden op HF in de eerste lijn?
In de gerandomiseerde STOP-HF-studie is voor het eerst prospectief de effectiviteit onderzocht van een screeningsprogramma waarbij BNP werd gebruikt bij een patiëntenpopulatie met een verhoogde kans op HF. Deze patiënten hadden ≥ 1 van de volgende risicofactoren: 1) hypertensie, 2) hypercholesterolemie, 3) obesitas, 4) vasculaire ziekte, 5) T2D, 6) aritmieën die behandeling vereisten, of 7) matige tot ernstige valvulaire ziekte. De resultaten lieten zien dat de inzet van BNP en samenwerking tussen de eerste en tweede lijn het aantal gevallen van nieuw gediagnosticeerd klinisch HF en de prevalentie van significante systolische en/of diastolische disfunctie van de linkerventrikel verminderde.19
Meting van (NT-pro)BNP bij mensen met T2D en HF
De NHG Standaard Hartfalen en de internationale richtlijnen waaronder de update van de ESC 2023 richtlijnen voor HF evenals de officiële aanbeveling van de 2022 American Diabetes Association (ADA) consensus benadrukken het belang van het meten van (NT-pro)BNP bij mensen met T2D die risico voor HF hebben of waarvan wordt vermoed dat ze HF hebben.1,13,20-23 Volgens de richtlijnen zou deze meting elke 6 tot 12 maanden moeten plaatsvinden.20,22,23 Ondanks deze duidelijke (internationale) aanbevelingen om bij vermoeden van HF het (NT-pro)BNP te testen, gebeurt dit vaak niet.1,13,20-23 Zo wordt bij 80% van de patiënten met T2D met een verhoogde kans op HF in de eerste lijn weliswaar een CVRM-controle of -check uitgevoerd, maar het (NT-pro)BNP wordt daarbij vaak niet meegenomen. Hierdoor blijft HF bij patiënten met T2D vaak ongediagnosticeerd en blijft een effectieve behandeling uit.
Nieuwe en eenvoudig implementeerbare diagnostische strategie verhoogt het aantal HF-diagnoses
Het aantal nieuwe HF-diagnoses kan met gebruikmaking van een verbeterde diagnostische strategie meer dan verdubbeld worden, zo volgt uit de Reviving the Early Diagnosis of CVD (RED-CVD)-studie. Deze Nederlandse studie was het eerste gerandomiseerde gecontroleerde diagnostisch onderzoek dat een op symptomen gerichte interventie voor de opsporing van 3 cardiovasculaire (CV)-ziekten, waaronder HF, evalueerde. Deze interventie kon snel en eenvoudig door getrainde POH’s of DVK’s in de dagelijkse eerstelijnszorg voor patiënten met T2D worden geïmplementeerd.24-26 De studie is uitgevoerd bij 25 huisartspraktijken met in totaal 1216 patiënten met T2D, COPD of beide die naar een diagnostisch traject (n = 624) of standaardzorg (n = 592) werden gerandomiseerd. Het diagnostische traject bestond uit 3 onderdelen: 1) een vragenlijst over de symptomen (waarvan het invullen een bepaalde mate van ziekte-inzicht van de patiënt vereist), 2) een lichamelijk onderzoek inclusief meting van NT-proBNP en een ECG, gevolgd door 3) een verwijzing naar een cardioloog als de huisarts dit op basis van de resultaten van onderdeel 1 en 2 noodzakelijk vond. Om van onderdeel 1 naar 2 te gaan, moesten patiënten hoger dan een bepaalde drempelwaarde scoren en voor de overgang van onderdeel 2 naar onderdeel 3 was het noodzakelijk dat er afwijkingen werden gevonden. Deze bestonden uit abnormaliteiten die tijdens het lichamelijk onderzoek aan het licht waren gekomen zoals perifeer oedeem, abnormale hartgeluiden, crepitaties, irregulaire pols, tachycardie en abnormale apicale slag evenals ECG-afwijkingen (o.a. linkerventrikel hypertrofie, atriumfibrilleren en derdegraads atrioventriculair blok) en NT-proBNP ≥ 125 mg/l.24 Na een jaar bleken met deze methode ruim 3 keer zoveel HF-diagnoses gesteld te worden: 28 (4,5% [95%-BI; 3,1-4,6]) versus 9 (1,5% [95%-BI; 0,8-2,9]) nieuwe diagnoses.25,26
Conclusie
Bij 28% van de patiënten met T2D is er sprake van HF dat nog niet gediagnosticeerd is. Vroege opsporing en diagnose van HF bij patiënten met T2D is van groot belang om tijdige en effectieve behandeling te kunnen initiëren en de ziektelast te verminderen en/of uit te stellen. Voor de eerste lijn is hier een belangrijke rol weggelegd, die ook wordt onderschreven in de NHG Standaard Hartfalen en de ESC 2023 richtlijnen voor HF.1,14 In vrijwel elke huisartsenpraktijk in Nederland kan door middel van een nieuwe en laagdrempelige diagnostische strategie het aantal HF-diagnoses worden verbeterd. Dit betekent dat de huisarts, de POH en de DVK een belangrijke rol kunnen spelen bij het opsporen van mensen met T2D én HF. Middels een (door de POH) aan de patiënt uitgegeven vragenlijst (die overigens ook in een eerstelijns diagnostisch centrum is aan te vragen), een ECG (ofwel bij de huisarts, ofwel in een eerstelijns diagnostisch centrum of als eerstelijns diagnostiek) en meting van het (NT-pro)BNP kan op eenvoudige en kosteneffectieve wijze inzicht worden verkregen over de kans op HF bij een patiënt met T2D.26 Daarmee kan een bijdrage worden geleverd aan zowel verbeterde vroegdiagnostiek als betere vooruitzichten en toegenomen kwaliteit van leven bij deze patiënten.
Referenties
- De Boer RA, Dieleman-Bij de Vaate AJ, Isfordink LM, et al. NHG-Standaard Hartfalen. M51. Mei 2021.
- Meems LMG, Van Veldhuisen DJ, De Boer RA. Progress in heart failure management in the Netherlands and beyond: long term commitment to deliver high quality research and patient care. Neth Heart J. 2020;28:31-38.
- Boonman-de Winter LJM, Rutten FH, Cramer MJM, et al. High prevalence of previously unknown heart failure and left ventricular dysfunction in patients with type 2 diabetes. 2012;55(8):2154-2162.
- Hartfalen eerder opsporen en behandelen dankzij regionale aanpak. 22 september 2022. Beschikbaar via https://www.hartstichting.nl/nieuws/hartfalen-eerder-opsporen-en-behandelen-dankzij-regionale-aanpak.
- De Boer AR, Van Dis I, Vaartjes I, et al. Kerncijfers over hart- en vaatziekten, Hartstichting Den Haag, 2018.
- Van Schoonhoven AV, Gout-Zwart JJ, De Vries MJS, et al. Costs of clinical events in type 2 diabetes mellitus patients in the Netherlands: A systematic review. PLoS ONE 14(9): e0221856.
- Volksgezondheid en Zorg. Diabetes mellitus. Leeftijd en geslacht. Beschikbaar via https://www.vzinfo.nl/diabetes-mellitus/leeftijd-en-geslacht.
- Cavender MA, Steg PhG, Smith Jr SC, et al. Impact of Diabetes Mellitus on Hospitalization for Heart Failure, Cardiovascular Events, and Death: Outcomes at 4 Years From the Reduction of Atherothrombosis for Continued Health (REACH) Registry. 2015;132;923-931.
- Olchanski N, Vest AR, Cohen JT, et al. Comparing inpatient costs of heart failure admissions for patients with reduced and preserved ejection fraction with or without type 2 diabetes. Cardiovasc Endocrinol Metab. 2020;9:17-23.
- Gavina C, Carvalho DS, Dias DM, et al. Premature Mortality in Type 2 Diabetes Mellitus Associated with Heart Failure and Chronic Kidney Disease: 20 Years of Real-World Data. J Clin Med. 2022;11:2131.
- Zareini B, Blanche P, D’ Souza M, et al. Type 2 Diabetes Mellitus and Impact of Heart Failure on Prognosis Compared to Other Cardiovascular Diseases: A Nationwide Study. Circulation: Card Qual Outcomes. 2020;13:e006260.
- Carr AA, Kowey PR, Devereux RB, et al. Hospitalizations for new heart failure among subjects with diabetes mellitus in the RENAAL and LIFE studies. Am J Cardiol. 2005;96:1530-1536.
- McDonagh TA, Metra M, Adamo M, et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: Developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) With the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J. 2021;42(36):3599-3726.
- McDonagh TA, Metra M, Adamo M, et al. 2023 Focused Update of the 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2023;44(37):3627-3639.
- Ofstad AP, Atar D, Gullestad L, et al. The heart failure burden of type 2 diabetes mellitus-a review of pathophysiology and interventions. Heart Fail Rev. 2018;23:303-323.
- Dahlöf B, Devereux RB, Kjeldsen SE, et al. Cardiovascular morbidity and mortality in the Losartan Intervention For Endpoint reduction in hypertension study (LIFE): a randomised trial against atenolol. Lancet. 2002;359:995-1003.
- Cardoso R, Graffunder FP, Ternes CMP, et al. SGLT2 inhibitors decrease cardiovascular death and heart failure hospitalizations in patients with heart failure: A systematic review and meta-analysis. EClinical Medicine. 2021;36:100933.
- Vaduganathan M, Docherty KF, Claggett BL, et al. SGLT-2 inhibitors in patients with heart failure: a comprehensive meta-analysis of five randomised controlled trials. 2022;400:757-767.
- Ledwidge M, Gallagher J, Conlon C, et al. Natriuretic peptide-based screening and collaborative care for heart failure: the STOP-HF randomized trial JAMA. 2013;310(1):66-74.
- Pop-Busui R, Januzzi JL, Bruemmer D, et al. Heart Failure: An Underappreciated Complication of Diabetes. A Consensus Report of the American Diabetes Association. Diabetes Care. 2022 Jul 7;45(7):1670-1690.
- Marx N, Federici M, Schütt K, et al. 2023 ESC Guidelines for the management of cardiovascular disease in patients with diabetes. Eur Heart J. 2023;44(39):4043-4140.
- Yeung AM, Huang J, Pandey A, et al. Biomarkers for the Diagnosis of Heart Failure in People with Diabetes: A Consensus Report from Diabetes Technology Society. Prog Cardiovasc Dis. 2023;11:S0033-0620(23)00050-6.
- American Diabetes Association Professional Practice Committee. Cardiovascular Disease and Risk Management: Standards of Care in Diabetes—2024. Diab Care. 2024;47(Supplement_1):S179-S218.
- Groenewegen A, Zwartkruis VW, Rienstra M, et al. Improving early diagnosis of cardiovascular disease in patients with type 2 diabetes and COPD: protocol of the RED-CVD cluster randomised diagnostic trial. BMJ Open. 2021;11:e046330.
- Groenewegen A. RED-CVD: Improving early diagnosis of cardiovascular disease in patients with type 2 diabetes and COPD. ESC 2023.
- Groenewegen A, Zwartkruis VW, Rienstra M, et al. Diagnostic yield of a proactive strategy for early detection of cardiovascular disease versus usual care in adults with type 2 diabetes or chronic obstructive pulmonary disease in primary care in the Netherlands (RED-CVD): a multicentre, pragmatic, cluster-randomised, controlled trial. Lancet Public Health. 2023. doi.org/10.1016/S2468-2667(23)00269-4.
Aan dit artikel werkten mee:
Prof. dr. Hans Peter Brunner-La Rocca, cardioloog (MUMC+, Maastricht)
Prof. dr. Goos Laverman, internist-nefroloog (ZGT & University Twente)
Prof. dr. Stephan Bakker, internist-nefroloog (UMCG, Groningen)
dr. Aernout Somsen, cardioloog (Cardiologie Centra Nederland)
drs. Christy Niemeijer, huisarts (Zaandam) en CEO van SALT Laboratoria (Koog a/d Zaan)
Angela de Rooij-Peek, beleidsmedewerker belangenbehartiging Diabetesvereniging Nederland (DVN)
Deze publicatie is financieel mogelijk gemaakt door Roche Diagnostics Nederland BV. De meningen van de experts die in deze publicatie zijn opgenomen, zijn die van de experts en hoeven derhalve niet overeen te stemmen met die van de uitgever of Roche Diagnostics Nederland BV.


